In vitro signifie dans le verre. Les réactions se font en dehors de l'organisme. Le but est de se concentrer principalement sur la réaction en elle-même.
Les modèles in vitro 3D avancés sont de plus en plus utilisées tout au long du processus de développement de médicaments ; lors des étapes de screening (technique d’identification de composés chimiques), mais aussi pour l'optimisation des traitements.
Les systèmes in vitro 3D permettent d'étudier le mécanisme d'action d'une substance chimique et d'utiliser des cellules humaines, permettant ainsi la production de modèles plus pertinents pour l'homme.
Les Systèmes Microphysiologiques : organoïdes et organes-sur-puce
Les organoïdes et les organes sur puce sont des systèmes microphysiologiques permettant de reproduire l'architecture et la fonction des organes, ainsi que différentes fonctions du corps humain.
Organes-sur-puce (OoC)

Les OoC sont de petits dispositifs, de la taille d'une clé USB, optiquement transparents, généralement fabriqués à partir d'un matériau flexible en caoutchouc de silicone. Ces dispositifs sont dotés de minuscules microcanaux par lesquels circulent les fluides, d'où le nom de « microfluidique ». Ainsi, des structures à l'échelle de l'organe peuvent être créées en interfaçant deux types de tissus différents à travers la membrane.
La technologie OoC vise à imiter les fonctions d'un organe et leurs interactions, en conditions physiologiques ou pathologiques, par des stimulations biomécaniques contrôlées. Grâce aux OoC, il est possible d'étudier la propagation d'un pathogène ou de tester l'effet d'un médicament dans un ou plusieurs organes interconnectés cultivés en laboratoire, grâce à des puces multi-organes.
Organoïdes
Les organoïdes sont des structures 3D dérivées de cellules souches pluripotentes ou multipotentes1, des cellules progénitrices qui s'auto-renouvellent et s'auto-organisent grâce aux interactions cellule-cellule et cellule-matrice, reproduisant in vitro certains aspects architecturaux et fonctionnels des tissus natifs.
Les organoïdes imitent l'architecture et la fonction de l'organe dans son ensemble.
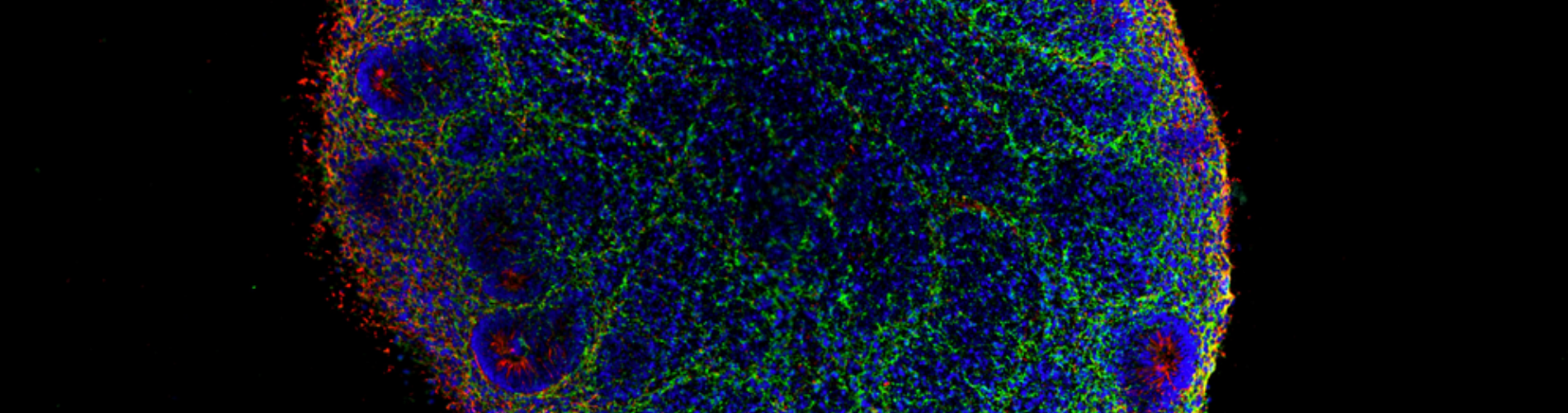
Les avancées technologiques ont permis de programmer les cellules souches adultes. Elles peuvent donner naissance à tous les types de cellules de l'organisme. Elles sont pluripotentes et appelées cellules souches pluripotentes induites (iPSC). Grâce à leurs propriétés, ces cellules peuvent être utilisées pour régénérer ou recréer des tissus détruits ou endommagés. Les cellules souches sont utilisées pour concevoir des organes et des organoïdes-sur-puce.
Quelques applications concrètes
Des tumeurs-sur-puce pour étudier le glioblastome
Le projet 3D glimpse vise à créer une tumeur sur puce afin de mieux comprendre et traiter le glioblastome, un cancer très agressif avec une survie moyenne d’un an après diagnostic. Dans cette puce, on va chercher à représenter le micro-environnement tumoral via l'utilisation de différents types de cellules humaines s'organisant en 3D afin de former des micro-vaisseaux. Ceux-ci seront perfusés pour mimer le flux sanguin afin d’étudier le transport et l’efficacité de nouveaux nano-médicaments.
Le foie-sur-puce pour analyser la toxicité des molécules à visée thérapeutique
Le projet MimLiveronChip est une plateforme biomimétique de Foie sur puce. Développé pour recréer l’analyse du métabolisme du foie et de la toxicité des xénobiotiques. MimLiveronChip cherche plus particulièrement à explorer les effets du microenvironnement mécanique ou biochimique influençant l’ouverture de la monocouche du foie, afin de pouvoir la générer ou au contraire de l’altérer.
La thérapie cellulaire
La thérapie cellulaire consiste à utiliser des iPSC (cellules souches pluripotentes induites) ou des cellules multipotentes provenant du patient ou d’un donneur pour greffer des cellules afin de restaurer la fonction d’un tissu ou d’un organe. L’objectif est de soigner durablement le patient grâce à une injection unique de cellules thérapeutiques. La thérapie cellulaire peut également être utilisée dans la fabrication notamment des organoïdes.
Intelligence organoïde
L'intelligence organoïde (IO pour Organoid Intelligence) est un nouveau domaine de recherche en informatique biologique. Défini en 2023 par le professeur Thomas Hartung et ses équipes (Johns Hopkins University), l'IO vise à développer une nouvelle forme d'ordinateur, ou « bio-ordinateur », utilisant des cultures 3D de cellules cérébrales humaines (ou organoïdes cérébraux) et des technologies d'interface cerveau-machine.
L'IO cherche à utiliser des organoïdes cérébraux cultivés en laboratoire comme « matériel biologique ». Les scientifiques espèrent que ces organoïdes pourront fournir une puissance de calcul plus rapide, plus efficace et plus puissante que les calculs et l'IA classiques basés sur le silicium, tout en ne nécessitant qu'une fraction de l'énergie nécessaire.
L'OI est également considérée comme une nouvelle frontière pour la bio-informatique et la découverte de médicaments biopharmaceutiques.